Йогатерапия – асаны для лечения сколиоза
Сколиоз (сколиотическая болезнь) – трехплоскостное искривление позвоночника, характеризующееся скручиванием позвонков вокруг вертикальной оси (торсией).
Развивается по причине снижения тонуса мышц спины, которое приводит к нарушению функций связочно-суставного аппарата. Для лечения сколиоза часто применяют специализированную гимнастику и йогу.
 Йогатерапия – один из видов альтернативной медицины, способствующий восстановлению подвижности позвоночника и повышению тонуса мышечного корсета. На территории стран постсоветского пространства к ней относятся как к наиболее перспективному направлению хатха-йоги.
Йогатерапия – один из видов альтернативной медицины, способствующий восстановлению подвижности позвоночника и повышению тонуса мышечного корсета. На территории стран постсоветского пространства к ней относятся как к наиболее перспективному направлению хатха-йоги.
Систематическое выполнение оздоровительных программ помогает восстановить упругость позвоночного столба и предотвратить прогрессирование сколиоза.
Что это такое?
Йога – совокупность медитативных и гимнастических практик, направленных на укрепление психического и физического здоровья человека. Для выполнения многих упражнений требуется ловкость и растяжка. Поэтому люди, которые только начинают осваивать асаны против сколиоза, сталкиваются с определенными трудностями.
С санскрита асана переводится как «место для сидения» или «поза». По мнению адептов индийской философии, особое положение тела способствует перераспределению жизненной энергии в организме. С технической точки зрения, позы йоги – это упражнения, которые укрепляют мышечно-связочный аппарат.
По типу исполнения асаны делятся на:
 лежачие;
лежачие;- с наклонами туловища;
- скрученные;
- комбинированные;
- сидячие;
- перевернутые;
В зависимости от типа воздействия, асаны йоги подразделяются на: сдавливающие, растягивающие, силовые, скручивающие, перевернутые и комбинированные.
При сколиозе грудного и поясничного отдела позвоночника используют только отдельные виды асан, которые обладают выраженным терапевтическим действием.
Эффективность йоги
Согласно статистике, оздоровительные программы из йоги действительно помогают предотвратить дальнейшее развитие заболеваний позвоночника. Комплексы упражнений для избавления от сколиоза направлены на укрепление мышечного корсета и исправление деформаций позвоночного столба. Регулярные занятия индийской гимнастикой способствуют:
 регенерации поврежденных мягких и костных тканей;
регенерации поврежденных мягких и костных тканей;- повышению тонуса шейных мышц;
- укреплению крестцово-подвздошных связок;
- уменьшению искривлений позвоночника;
- ускорению циркуляции крови в околопозвоночной области.
Для лечения сколиоза рекомендуется использовать упражнения, которые выполняются в сидячем или лежачем положении. Технически их выполнить значительно проще, чем скрученные и перевернутые позы. Они не создают избыточной нагрузки на мышечно-связочный аппарат и поэтому не приводят к перетренированности мышц спины.
Комплекс упражнений йоги
Сколиотическая болезнь склонна к прогрессированию, поэтому для предупреждения осложнений рекомендуется 2-3 раза в неделю выполнять терапевтический комплекс асан.
В среднем занятия занимают не более 20-30 минут, но при этом оказывают положительное воздействие на опорно-двигательную систему. Лучшие асаны для лечения позвоночника выглядят следующим образом:
 Адхо Мукха Вирасана: опуститесь коленями на каремат и разведите их на ширину таза. Медленно опуститесь ягодицами на ступни и вытяните торс вперед так, чтобы лоб касался пола. Сделав небольшой выгиб в спине, задержитесь в такой позе на 1 минуту и вернитесь в исходное положение;
Адхо Мукха Вирасана: опуститесь коленями на каремат и разведите их на ширину таза. Медленно опуститесь ягодицами на ступни и вытяните торс вперед так, чтобы лоб касался пола. Сделав небольшой выгиб в спине, задержитесь в такой позе на 1 минуту и вернитесь в исходное положение;- Уттхита Триконасана: расставьте ноги чуть шире ширины плеч и разведите руки в стороны так, чтобы ладони смотрели в пол. Разверните стопу левой ноги на 90 градусов и наклоните туловище влево. Положите левую руку на лодыжку, а вторую поднимите вверх так, чтобы обе руки образовали прямую линию. Развернув голову в сторону правой руки, задержитесь в положении на 30 секунд. Аналогичным образом сделайте упражнение с упором на правую ногу;
 Вирабхадрасана: расставьте ноги на ширине 1 м друг от друга, после чего соедините ладони и поднимите руки вверх. Разверните левую стопу внутрь на 40-45 градусов, а правую – наружу на 90 градусов. Теперь медленно разверните туловище и бедра в правую сторону. Выдвиньте вперед левое бедро и согните правую ногу в колене, чтобы оно образовало прямой угол. Обе части тела должны находиться в одной плоскости. Теперь поднимите подбородок вверх и задержитесь в таком положении на 2 минуты;
Вирабхадрасана: расставьте ноги на ширине 1 м друг от друга, после чего соедините ладони и поднимите руки вверх. Разверните левую стопу внутрь на 40-45 градусов, а правую – наружу на 90 градусов. Теперь медленно разверните туловище и бедра в правую сторону. Выдвиньте вперед левое бедро и согните правую ногу в колене, чтобы оно образовало прямой угол. Обе части тела должны находиться в одной плоскости. Теперь поднимите подбородок вверх и задержитесь в таком положении на 2 минуты;- Марджариасана: встаньте на четвереньки и немного разведите стопы. Наклонитесь вперед так, чтобы бедра стояли вертикально. На выдохе выгнете спину, чтобы она образовывала «горб». Втяните живот и задержитесь в такой позе на 2 минуты. Сделайте вдох и вернитесь в первоначальное положение. На выдохе прогнитесь в спине, выпятив к полу живот.Полезные упражнения для позвоночника нужно выполнять с учетом правильного дыхания.
Меры предосторожности
Прежде чем приступать к асанам от сколиоза, желательно проконсультироваться с врачом. При 3 и 4 степени категорически не рекомендуется делать упражнения с исходным положением на животе. При различных стадиях развития болезни нужно подбирать особые асаны, которые не приводят к развитию осложнений.
Существуют запрещенные асаны, которые нежелательно выполнять при любых искривлениях позвоночника:
- Дханурасана, капотасана, каматкарасана, урдхва Дханурасана – прогибы;
- Випарита-карани, ширшасана, сарвангасана, саламба – перевернутые позы с осевой нагрузкой на позвоночный столб;
- Бхарадваджасана, париврита джану ширшасана, кати чакрасана – скручивания.
Йога – наиболее щадящая методика физиотерапевтического лечения позвоночника. С помощью асан можно не только укрепить мышечный корсет спины, но и предупредить развитие других заболеваний опорно-двигательной системы.
К сожалению даже щадящая йога подходит не всем, например, при гипермобильности и нестабильности суставов, поэтому на помощь всегда приходит лечебная физкультура, как оптимально подобранный комплекс, работающий на укрепление мышечного корсета.
Если вы хотите получить больше информации и подобных упражнений для позвоночника и суставов от Александры Бониной, посмотрите материалы по ссылкам ниже.









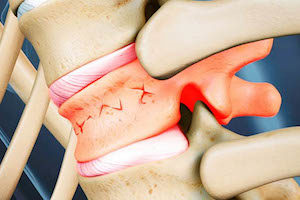 Каждый из них, как и любая кость, может сломаться. Чаще всего происходит позвоночника поясничного отдела, позвонка L1. Среди наиболее распространенных причин:
Каждый из них, как и любая кость, может сломаться. Чаще всего происходит позвоночника поясничного отдела, позвонка L1. Среди наиболее распространенных причин:







 Также не стоит исключать особенности строения позвоночника, по причине которых происходят изменения в кровоснабжении и питании костей.
Также не стоит исключать особенности строения позвоночника, по причине которых происходят изменения в кровоснабжении и питании костей.
 ;
;

 сухость во рту, чувство жажды по утрам;
сухость во рту, чувство жажды по утрам;